Die Diskussion um die hausärztliche Versorgung in Bayern wird häufig auf eine einzige Kennzahl verengt: den Versorgungsgrad. Das ist nachvollziehbar, greift in der Sache aber zu kurz. Wer die Lage realistisch bewerten will, muss tiefer schauen. Schon ein Blick in den Versorgungsatlas der KVB zeigt, wie groß die regionalen Unterschiede sind. Die hausärztliche Bedarfsplanung findet in Bayern derzeit in 204 Mittelbereichen statt. Diese Planungsregionen sind selten deckungsgleich mit Landkreisen oder kreisfreien Städten; sie bilden vielmehr kleinräumigere Versorgungsräume ab, in denen sich die tatsächliche ambulante Versorgung organisiert. Unser hier betrachteter Überblick stellt aus diesen 204 Mittelbereichen bewusst nur einen Auszug dar, nämlich die Mittelbereiche mit einem Versorgungsgrad unter 90 Prozent sowie diejenigen mit mehr als 120 Prozent. Gerade an diesen beiden Rändern wird besonders deutlich, wie ungleich die Versorgung verteilt ist und warum Prozentwerte allein die Wirklichkeit vor Ort nur unzureichend erfassen.
Die Bedarfsplanung als formaler Rahmen
Die Bedarfsplanung in Bayern folgt dabei den bundesrechtlichen Vorgaben der Bedarfsplanungs-Richtlinie des Gemeinsamen Bundesausschusses. Unterschieden werden vier Versorgungsebenen: die hausärztliche Versorgung, die allgemeine fachärztliche Versorgung, die spezialisierte fachärztliche Versorgung und die gesonderte fachärztliche Versorgung. Für die hausärztliche Versorgung werden grundsätzlich Mittelbereiche als Planungsräume zugrunde gelegt, um eine wohnortnahe Versorgung sicherzustellen. Bayern hat diese Systematik allerdings seit Jahren an regionale Besonderheiten angepasst und in der Fläche weiter ausdifferenziert. Das ist angesichts der bayerischen Geografie und Demografie auch folgerichtig. Ein Flächenland mit großen ländlichen Räumen, regional sehr unterschiedlicher Bevölkerungsentwicklung und teils langen Wegen kann nicht sinnvoll allein mit groben Planungsrastern gesteuert werden.
Die Steuerung erfolgt formal über Verhältniszahlen und daraus abgeleitete Versorgungsgrade. Grundlage sind die vom G-BA festgelegten Basis- beziehungsweise allgemeinen Verhältniszahlen, die durch Morbiditätsfaktoren und planungsbereichsspezifische regionale Verteilungsfaktoren modifiziert werden. Der Versorgungsgrad ergibt sich aus dem Vergleich von Ist- und Soll-Verhältnis zwischen Einwohnern und Ärzten im jeweiligen Planungsbereich. Ein Planungsbereich mit einem Versorgungsgrad unter 110 Prozent gilt grundsätzlich als offen; dort können also noch Zulassungen erfolgen. Ab 110 Prozent ist ein Planungsbereich gesperrt, sodass neue Zulassungen typischerweise nur noch im Wege der Nachbesetzung freiwerdender Sitze möglich sind. Für die hausärztliche Versorgung in Bayern ist allerdings entscheidend, dass die Feststellung von Unterversorgung oder drohender Unterversorgung nicht schematisch allein aus dem Prozentwert folgt. Maßgeblich ist vielmehr die Entscheidung des Landesausschusses der Ärzte und Krankenkassen, der neben dem aktuellen Versorgungsgrad unter anderem auch das Alter der niedergelassenen Ärzte berücksichtigt.
Warum ein Prozentwert allein nicht genügt
Gerade dieser Punkt ist für die kommunale Praxis von erheblicher Bedeutung. Denn ein Mittelbereich kann formal noch „offen“ oder rechnerisch sogar „ausreichend versorgt“ erscheinen und dennoch in Wahrheit hochgradig fragil sein. Der Versorgungsgrad bildet immer nur eine Momentaufnahme ab. Er sagt wenig darüber aus, wie viele Praxisabgaben in den kommenden Jahren anstehen, wie tragfähig die örtlichen Praxisstrukturen sind, wie hoch der Anteil älterer Praxisinhaber ist und ob ein freiwerdender Sitz tatsächlich nachbesetzt werden kann. Deshalb ist es richtig, dass die KVB die formale Bedarfsplanung mit einem aktiven Sicherstellungs- und Förderregime verbindet und dass drohende Unterversorgung gesondert festgestellt wird. Für hausärztliche Niederlassungen oder Praxisübernahmen sind in unterversorgten Regionen Investitionszuschüsse von bis zu 90.000 Euro, in drohend unterversorgten Regionen bis zu 60.000 Euro vorgesehen. Solche Instrumente zeigen bereits, dass die formale Bedarfsplanung allein die Versorgung nicht sichert, sondern flankierende Strukturpolitik braucht.
Wie notwendig dieser breitere Blick ist, zeigt schon der hier betrachtete Ausschnitt. Besonders kritisch sind Hengersberg mit 72,0 Prozent, Feuchtwangen mit 73,84 Prozent und Wassertrüdingen mit 75,63 Prozent. Diese drei Mittelbereiche markieren den unteren Rand der Skala und verdeutlichen, dass es Regionen gibt, in denen die hausärztliche Versorgung schon heute nicht nur angespannt, sondern strukturell labil ist. Fällt dort auch nur ein weiterer Sitz weg oder wird eine Praxis nur noch eingeschränkt betrieben, verschärft sich die Lage unmittelbar.
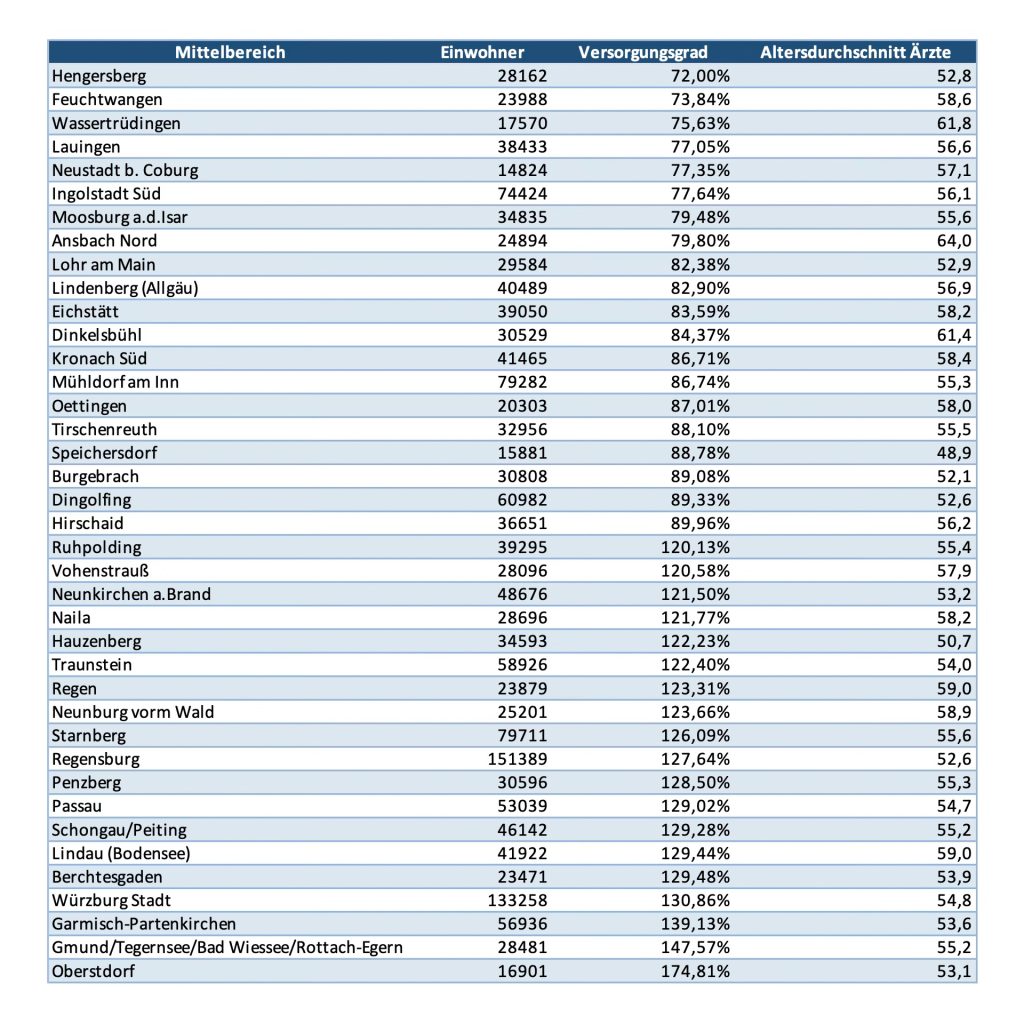
Abbildung 1 Hausärztliche Mittelbereiche der KVB unter 90 % sowie über 120 %, KVB Versorgungsatlas Hausärzte 2026, eigene Darstellung
Mindestens ebenso relevant ist jedoch, dass das Problem nicht bei diesen drei Mittelbereichen endet. Unterhalb von 90 Prozent finden sich in dem hier gezeigten Auszug zahlreiche weitere Mittelbereiche, die man nicht als statistische Randerscheinung abtun sollte. Lauingen, Neustadt b. Coburg, Ingolstadt Süd, Moosburg a.d. Isar, Ansbach Nord, Lohr am Main, Lindenberg im Allgäu, Eichstätt, Dinkelsbühl, Kronach Süd, Mühldorf am Inn, Oettingen, Tirschenreuth, Speichersdorf, Burgebrach, Dingolfing und Hirschaid liegen sämtlich weit unterhalb der rechnerischen Vollversorgung. Damit wird deutlich, dass die Versorgungslage in Bayern eben nicht nur an wenigen extremen Standorten problematisch ist, sondern in einer größeren Zahl von Mittelbereichen bereits heute erkennbar unter Druck steht.
Altersstruktur als Frühwarnsignal
Hinzu kommt, dass auch ein noch ausreichender Versorgungsgrad von 100 Prozent oder leicht darüber trügen kann. Ein solcher Wert signalisiert rechnerisch Stabilität, kann aber eine latente Schieflage verdecken, wenn die Altersstruktur ungünstig ist. Genau deshalb ist der ergänzende Blick auf den Altersdurchschnitt der Ärzte so wichtig. Der KVB-Atlas weist ihn für jeden Mittelbereich gesondert aus. In einzelnen der hier auffälligen Regionen liegen die Werte bereits deutlich jenseits der 60 Jahre. Ansbach Nord kommt auf 64,0 Jahre, Wassertrüdingen auf 61,8 Jahre und Dinkelsbühl auf 61,4 Jahre. In solchen Konstellationen ist die Wahrscheinlichkeit hoch, dass eine heute noch formal ausreichende Versorgung in wenigen Jahren kippt, weil mehrere Praxisinhaber annähernd zeitgleich altersbedingt ausscheiden.
Die KVB weist seit Jahren selbst auf diese Altersproblematik hin, das Durchschnittsalter in der hausärztlichen Versorgung liegt bei 55,2 Jahren; rund 35 Prozent der Hausärzte sind 60 Jahre oder älter. Auch die Größenordnung des Systems macht deutlich, worum es geht: Zum Stichtag 02.02.2026 waren in der bayerischen Bedarfsplanung insgesamt 8.657,83 hausärztliche Kassensitze beziehungsweise 9.594 Personen in der Personenzählung erfasst. Schon diese Differenz zeigt, dass Versorgung nicht allein über Kopfzahlen zu bewerten ist, sondern über tatsächlich anrechenbare Versorgungsumfänge und Sitzkapazitäten.
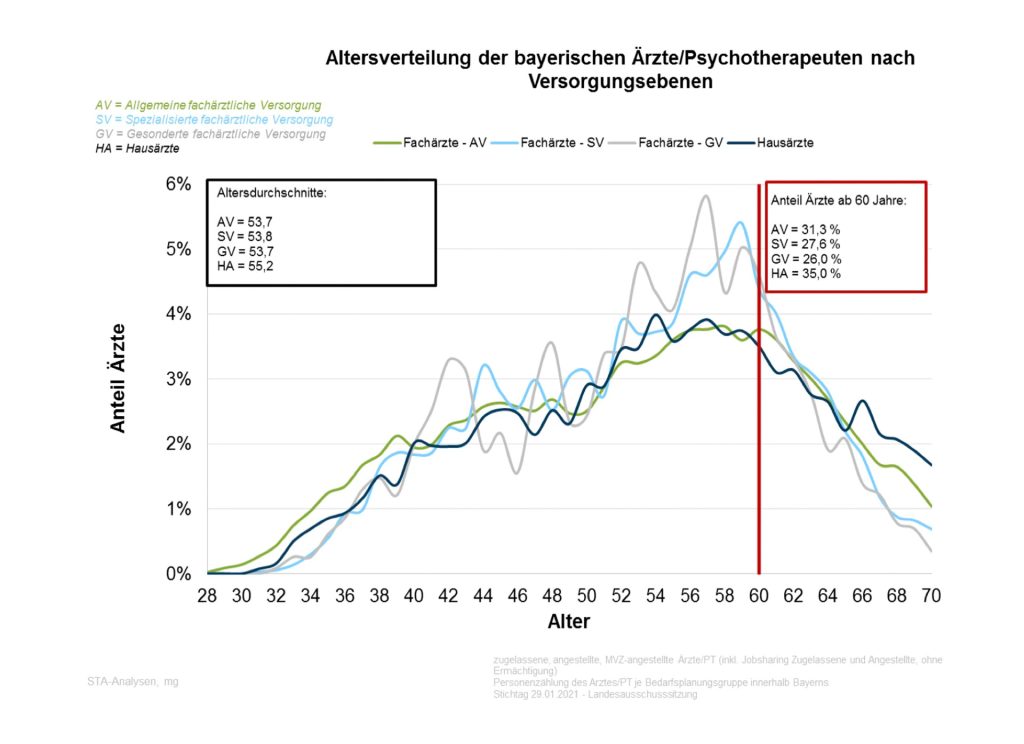
Abbildung 2 Altersverteilung der bayerischen Ärzte und Psychotherapeuten, KVB 2025
Der Strukturwandel in der ambulanten Versorgung
Verschärft wird diese Entwicklung durch den Wandel der ambulanten Berufsausübung. Künftig wird nicht einfach nur Ersatz für altersbedingt ausscheidende Praxisinhaber benötigt. Vielmehr kann es erforderlich sein, für die gleiche reale Versorgungskapazität mehr Ärzte zu gewinnen, wenn sich die Tätigkeit weiter in Richtung Anstellung, Teamstrukturen und flexibler Arbeitszeiten verlagert. Genau dieser Strukturwandel ist seit Jahren zu beobachten. Der Nachwuchs zieht es stärker in städtische Räume, häufiger in Angestelltenverhältnisse und dabei oft in Teilzeitmodelle. Für ländliche Mittelbereiche mit hoher Abhängigkeit von klassischen Einzelpraxen ist dies ein zentrales Risiko.
Damit rückt ein Faktor in den Vordergrund, der in der öffentlichen Debatte regelmäßig unterschätzt wird: die Praxisstruktur. Für die Nachbesetzungsfähigkeit eines Mittelbereichs ist es keineswegs gleichgültig, ob dort überwiegend Einzelpraxen bestehen oder ob bereits größere Einheiten mit Anstellungsmöglichkeiten vorhanden sind. Liegt der Anteil klassischer Einzelpraxen bei über 75 Prozent, steigt das Risiko erheblich, dass freiwerdende Sitze nicht annähernd vollständig nachbesetzt werden können. Denn viele jüngere Ärzte suchen heute keine vollständige unternehmerische Alleinverantwortung mehr, sondern kooperative Strukturen, kalkulierbare Arbeitszeiten, Teamarbeit und die Möglichkeit, zunächst angestellt tätig zu sein. Ein Mittelbereich mit formal 100 Prozent Versorgungsgrad, aber hohem Altersdurchschnitt und stark fragmentierter Einzelpraxisstruktur kann daher wesentlich gefährdeter sein als ein Bereich mit niedrigerem Prozentwert, aber robusteren Versorgungsstrukturen.
Gerade für Kommunen folgt daraus eine unbequeme, aber wichtige Erkenntnis: Die hausärztliche Versorgung ist längst nicht mehr nur eine Frage der Bedarfsplanung im engeren Sinne, sondern zunehmend auch eine Frage der Organisationsform. Wo geeignete Anstellungsmodelle, kooperative Einheiten oder kommunal mitgedachte Trägerstrukturen fehlen, steigt das Risiko, dass Sitze formal zwar existieren, aber nicht nachbesetzt werden können. Deshalb ist die bloße Feststellung, innerhalb eines Mittelbereichs bestünden noch rechnerisch ausreichend Sitze, aus Sicht der Daseinsvorsorge zu wenig.
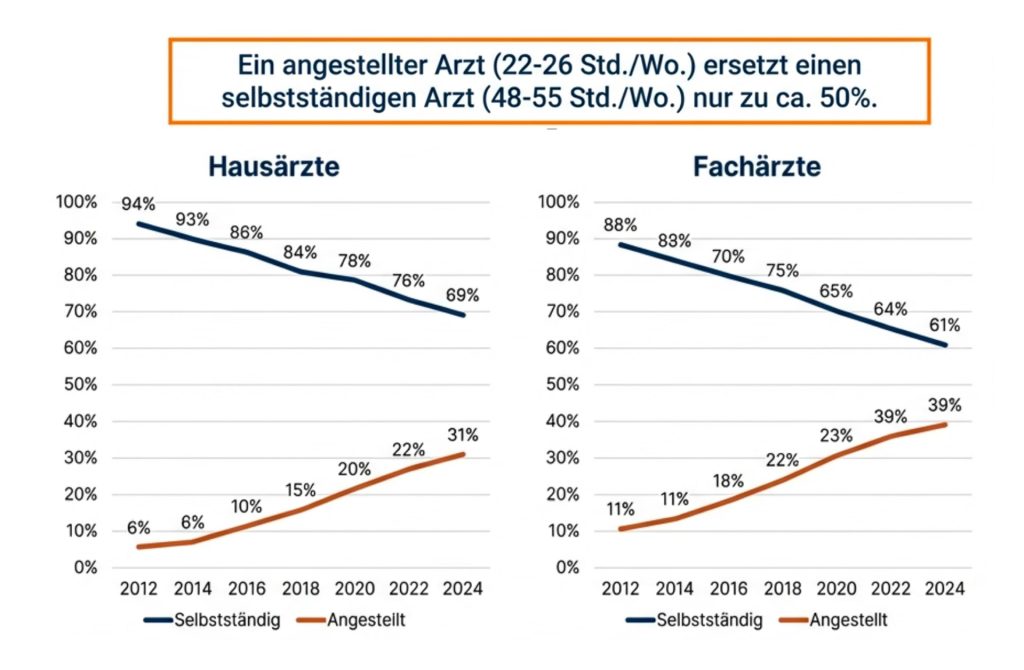
Abbildung 3 Sicherheit vor Selbstständigkeit, der Wunsch nach Anstellung, KBV 2025, eigene Darstellung
Demografie und Geografie verschärfen die Lage
Die regionale Verteilung verschärft diese Problematik zusätzlich. Bayern ist mit seiner großen Fläche, seinen ländlichen Räumen und den demografisch unterschiedlichen Entwicklungen besonders herausgefordert. Die KVB beschreibt seit Jahren eine zunehmende Konzentration der Bevölkerung in städtischen Räumen, während ländliche Regionen vom Wegzug jüngerer Altersgruppen geprägt sind und dort zugleich der Anteil älterer Einwohner steigt. Besonders relevant ist dies in Nord- und Ostbayern sowie in peripheren Räumen am Alpenrand. Gerade in solchen Konstellationen reichen rechnerische Durchschnittswerte nicht aus, weil die Frage der Erreichbarkeit und der tatsächlichen wohnortnahen Versorgung deutlich stärker ins Gewicht fällt als in verdichteten Stadtregionen.
Dass die Problematik längst über Bayern hinausweist, zeigen auch die überregionalen Projektionen. Nach den Ergebnissen einer Studie der Robert Bosch Stiftung aus dem Jahr 2021 werden bis zum Jahr 2035 bundesweit mindestens rund 11.000 Hausarztstellen unbesetzt sein; fast 40 Prozent der Landkreise sollen dann unterversorgt oder von Unterversorgung bedroht sein. Auch wenn solche Prognosen immer mit Unsicherheiten behaftet sind, markieren sie die Richtung sehr deutlich. Zusammengenommen mit der Altersstruktur der heute tätigen Ärzteschaft ist absehbar, dass die Versorgungslücke in den kommenden Jahren eher größer als kleiner werden wird. Die Welle altersbedingter Praxisabgaben lässt sich durch den aktuellen Ausbau der Medizinstudienplätze allein nicht auffangen.
Vor diesem Hintergrund ist auch der Blick auf die nominell überversorgten Mittelbereiche lehrreich. Räume wie Ruhpolding, Vohenstrauß, Naila, Hauzenberg, Traunstein, Regen, Neunburg vorm Wald, Starnberg, Regensburg, Penzberg, Passau, Schongau/Peiting, Lindau, Berchtesgaden, Würzburg Stadt, Garmisch-Partenkirchen, Gmund/Tegernsee/Bad Wiessee/Rottach-Egern oder Oberstdorf weisen in unserem Auszug Versorgungsgrade von mehr als 120 Prozent auf. Diese Werte zeigen jedoch keine generelle Entspannung der Versorgungslage in Bayern, sondern vor allem deren regionale Ungleichverteilung. Hohe Versorgungsgrade in attraktiven oder zentralen Räumen helfen schwächeren Mittelbereichen nur sehr begrenzt. Sie können die Standortkonkurrenz sogar verstärken, wenn sich Niederlassungsentscheidungen weiter in Richtung wirtschaftlich attraktiver oder lebensweltlich bevorzugter Regionen verschieben.
Die Grenzen der Steuerung innerhalb eines Mittelbereichs
Die KVB weist zudem darauf hin, dass sich Hausärzte innerhalb eines Mittelbereichs grundsätzlich an jedem Ort niederlassen können. Eine feinere Steuerung innerhalb des Mittelbereichs ist nicht möglich. Auch deshalb ist seit Jahren eine Tendenz zur Niederlassung in Ballungsgebieten oder zentraleren Lagen innerhalb eines Planungsraums zu beobachten. Für die Versorgung in den Randlagen eines Mittelbereichs kann die rechnerische Gesamtsituation daher ebenfalls trügen. Ein Mittelbereich mag auf dem Papier stabil wirken, während sich in einzelnen Gemeinden die Versorgungsrealität bereits deutlich verschlechtert.
Fazit: Entscheidend ist das Zusammenspiel der Faktoren
Im Ergebnis lässt sich festhalten: Der Versorgungsgrad ist ein wichtiger Indikator, aber keine ausreichende Diagnose. Wer die hausärztliche Versorgung in Bayern realistisch beurteilen will, muss mindestens vier Ebenen zusammen betrachten: den formalen Versorgungsgrad, die Altersstruktur der Ärzteschaft, die Praxisstruktur im jeweiligen Mittelbereich und die tatsächliche Nachbesetzungsfähigkeit freiwerdender Sitze. Erst aus diesem Zusammenspiel ergibt sich ein belastbares Bild. Genau deshalb sollten unterversorgte und drohend unterversorgte Mittelbereiche nicht nur als statistische Auffälligkeiten gelesen werden, sondern als klare Handlungsaufforderung. Wo niedriger Versorgungsgrad, hohe Altersdurchschnitte, kleinteilige Einzelpraxisstrukturen und demografischer Druck zusammenkommen, wächst das Risiko einer echten Versorgungslücke mit hoher Geschwindigkeit. Kommunen, die erst reagieren, wenn mehrere Sitze bereits weggefallen sind, geraten dann schnell in eine defensive Position. Vorausschauende Versorgungspolitik beginnt deutlich früher.

