Das vom Bundeskabinett beschlossene GKV-Beitragssatzstabilisierungsgesetz soll die Ausgaben der gesetzlichen Krankenversicherung begrenzen und Beitragssatzsteigerungen vermeiden. Aus Sicht der ambulanten Versorgung könnte das Gesetz jedoch erhebliche Folgen haben: Nach Berechnungen des Zentralinstituts für die kassenärztliche Versorgung (Zi) würden den Arzt- und Psychotherapeutenpraxen ab 2027 insgesamt rund 2,64 Milliarden Euro an Gesamtvergütung entzogen. Davon entfielen 2,41 Milliarden Euro unmittelbar auf die Vergütung ärztlicher und psychotherapeutischer Leistungen. Das entspräche einem Minus von rund 5 Prozent gegenüber 2025. Auf die rund 100.000 Praxen in Deutschland heruntergerechnet wären das durchschnittlich etwa 24.000 Euro weniger Honorar pro Praxis und Jahr.
Was ist das Zi?
Das Zentralinstitut für die kassenärztliche Versorgung in der Bundesrepublik Deutschland, kurz Zi, ist ein Forschungsinstitut in der Rechtsform einer Stiftung des bürgerlichen Rechts. Träger sind die Kassenärztlichen Vereinigungen und die Kassenärztliche Bundesvereinigung. Das Zi arbeitet an der Schnittstelle zwischen Wissenschaft und Versorgungspraxis und untersucht insbesondere Fragen der ambulanten medizinischen Versorgung, der Versorgungsstrukturen und der wirtschaftlichen Rahmenbedingungen von Praxen.
Für die aktuelle Auswertung hat das Zi vertragsärztliche und vertragspsychotherapeutische Abrechnungsdaten vom 4. Quartal 2024 bis zum 3. Quartal 2025 ausgewertet und mit den im Gesetzentwurf genannten Einsparvolumina verknüpft. Ziel war die Abschätzung, welche Fachgruppen durch die geplante Streichung sogenannter kostenintensiver Sondervergütungen besonders betroffen wären.
Welche Leistungen sollen gekürzt werden?
Die geplanten Kürzungen sollen nicht gleichmäßig über alle Leistungen verteilt werden. Besonders betroffen sind Leistungsbereiche, die der Gesetzgeber in den vergangenen Jahren bewusst finanziell aufgewertet hatte, um bestimmte Versorgungsziele zu erreichen.
Dazu zählen insbesondere:
- die Finanzierung der schnellen Terminvergabe,
- die offene Sprechstunde,
- Zuschläge für psychotherapeutische Kurzzeitbehandlungen,
- die Organspende-Beratung,
- die Befüllung der elektronischen Patientenakte,
- pauschale Kürzungen bei hausärztlichen und kinderärztlichen Leistungen.
Das Zi weist darauf hin, dass gerade diese Leistungen ursprünglich als besonders förderungswürdig galten. Die geplante Streichung würde also nicht irgendeinen beliebigen Teil der Vergütung treffen, sondern gezielt solche Bereiche, mit denen in den vergangenen Jahren mehr kurzfristige Termine, bessere Zugänge und bestimmte Versorgungsanreize geschaffen werden sollten.
Das Bundesgesundheitsministerium stellt das Gesetz dagegen als Beitrag zur Stabilisierung der GKV-Finanzen dar. Nach Darstellung des Ministeriums sollen Ausgabenanstiege in allen Bereichen des Gesundheitswesens begrenzt werden, um Versicherte vor weiter steigenden Zusatzbeiträgen zu entlasten und die Finanzierung der gesetzlichen Krankenversicherung zu stabilisieren. Zentral ist dabei unter anderem die Begrenzung künftiger Vergütungsanstiege auf die Grundlohnrate beziehungsweise auf die tatsächliche Kostenentwicklung, wobei jeweils der niedrigere Wert maßgeblich sein soll.
Welche Fachgruppen wären besonders betroffen?
Die Zi-Auswertung zeigt deutliche Unterschiede zwischen den Fachgruppen. Besonders hohe Honorarausfälle pro Arzt beziehungsweise Vollzeitäquivalent erwartet das Zi bei:
- Radiologen: rund 68.000 Euro weniger pro Jahr,
- Hals-Nasen-Ohren-Ärzten: rund 44.000 Euro weniger pro Jahr,
- Phoniatern und Pädaudiologen: rund 32.000 Euro weniger pro Jahr,
- Fachärzten internistischer Fachrichtungen: rund 31.000 Euro weniger pro Jahr,
- Neurologen: rund 26.000 Euro weniger pro Jahr,
- Orthopäden: rund 23.000 Euro weniger pro Jahr.
Der Grund liegt laut Zi vor allem darin, dass diese Fachgruppen besonders stark von Vergütungen für schnelle Terminvergabe profitiert haben. Viele Praxen dieser Fachrichtungen haben kurzfristige Termine für Patienten bereitgestellt, die über Hausärzte oder die Terminservicestellen der Kassenärztlichen Vereinigungen vermittelt wurden. Fallen diese Zuschläge weg, trifft dies jene Fachgruppen besonders hart, die ihre Abläufe in den vergangenen Jahren auf diese Versorgungsanforderungen ausgerichtet haben.
Bei Psychiatern sowie ärztlichen und psychologischen Psychotherapeuten steht vor allem der Wegfall der Zuschläge für Kurzzeitpsychotherapie im Raum. Hausärzte und Kinderärzte wären insbesondere durch pauschale Kürzungen betroffen.
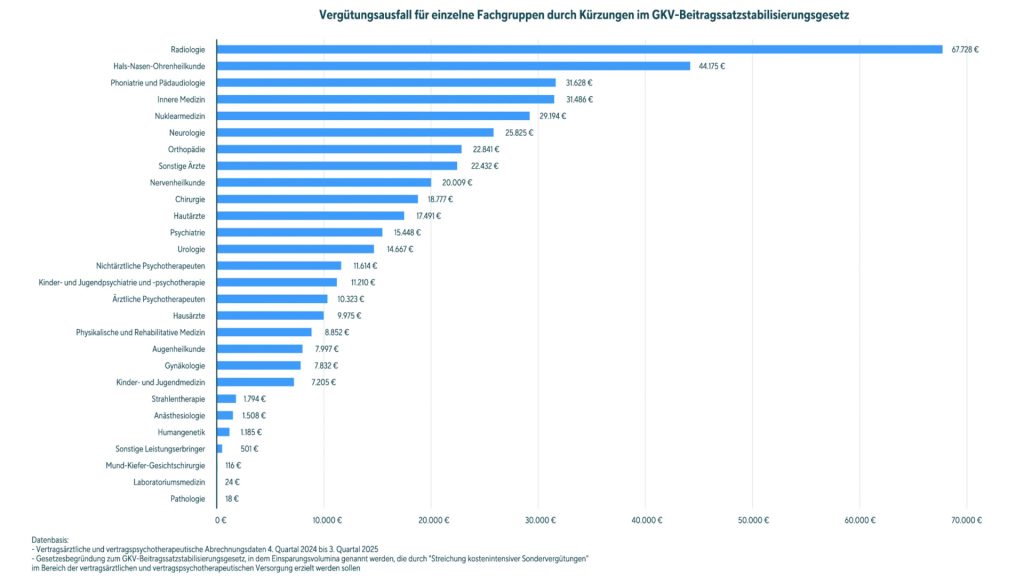
Abbildung 1 Vergütungsausfall je Facharztgruppe im Überblick, Zi
Warum die Kürzungen die Versorgung treffen werden
Aus Sicht des Zi sind die geplanten Einsparungen nicht nur ein buchhalterischer Eingriff in die Honorarverteilung. Sie greifen unmittelbar in Praxisabläufe ein. Wenn Praxen kurzfristig Einnahmeausfälle in dieser Größenordnung verkraften müssen, können sie darauf oft nicht durch Produktivitätssteigerungen reagieren. In der ambulanten Versorgung sind die wesentlichen Kostenblöcke Personal, Miete, Geräte, IT, Energie und Verwaltung nur begrenzt kurzfristig anpassbar.
Zi-Vorstandsvorsitzender Dr. Dominik von Stillfried warnt deshalb vor direkten Folgen für das Termin- und Leistungsangebot. Wenn Praxen bei unveränderter oder weiter steigender Kostenstruktur weniger Honorar erhalten, bleiben als Reaktionsmöglichkeiten vor allem Personalabbau, reduzierte Öffnungszeiten oder ein geringeres kurzfristiges Terminangebot.
Nach Angaben des Zi würde die Einnahmeverringerung bei Hausärzten einem Einkommensrückgang von rund 5 Prozent je Praxisinhaber entsprechen. Bei Hals-Nasen-Ohren-Ärzten könnten die Einkommenseinbußen sogar bei mehr als 20 Prozent liegen, bei Orthopäden bei rund 11 Prozent und bei Neurologen bei rund 13 Prozent.
Das ist besonders relevant, weil Honorarkürzungen in der Praxis nicht automatisch nur das Einkommen der Inhaber betreffen. Viele Praxen sind personalintensive Kleinunternehmen. Sinkende Erlöse bei gleichzeitig steigenden Kosten können daher schnell Auswirkungen auf MFA-Stellen, Sprechstundenzeiten, Terminverfügbarkeit und Investitionen haben.
Beitragssatzstabilisierung statt Versorgungsfinanzierung?
Das GKV-Beitragssatzstabilisierungsgesetz ist Teil eines größeren finanzpolitischen Ansatzes. Die Bundesregierung will die Ausgabendynamik in der gesetzlichen Krankenversicherung begrenzen. Nach Berichten zum Kabinettsbeschluss soll das Paket 2027 insgesamt 16,3 Milliarden Euro Entlastung bringen. Davon sollen 11,2 Milliarden Euro, also rund 69 Prozent, aus Vergütungsbegrenzungen und Einsparungen bei Praxen, Kliniken und Arzneimittelherstellern kommen. Patienten sollen über zusätzliche Belastungen rund 2,5 Milliarden Euro beitragen.
In der vertragsärztlichen Versorgung soll allein die Streichung von Regelungen aus dem Terminservice- und Versorgungsgesetz nach Berichten zum Gesetzentwurf Einsparungen von rund 1,3 Milliarden Euro bringen. Weitere 770 Millionen Euro sollen durch den Wegfall der Vergütung für die Befüllung der elektronischen Patientenakte eingespart werden. Hinzu kommen Anpassungen bei entbudgetierten Leistungen in der Kinder- und Jugendmedizin mit einem geplanten Einsparvolumen von rund 150 Millionen Euro.
Das Zi kritisiert jedoch, dass die staatliche Finanzierungsmechanik damit umgekehrt werde. In der Vergangenheit sei der Bundeszuschuss zur GKV auch damit begründet worden, versicherungsfremde Leistungen mitzufinanzieren. Nach Zi-Darstellung erreichte der Bundeszuschuss 2010 mit rund 9 Prozent seinen höchsten Finanzierungsanteil an den GKV-Ausgaben. Nach aktueller Planung könnte der staatliche Anteil bis 2030 auf nur noch rund 3 Prozent sinken.
Auch das Deutsche Ärzteblatt berichtet, dass der Bundeszuschuss zur GKV ab dem kommenden Jahr um jährlich zwei Milliarden Euro reduziert werden soll. Zugleich ist ein Einstieg in die stärkere Steuerfinanzierung der GKV-Kosten für Grundsicherungsempfänger vorgesehen, beginnend mit 250 Millionen Euro im Jahr 2027 und steigenden Beträgen in den Folgejahren.
Warum der Finanzierungsdruck weiter steigen wird
Das Zi verweist auf drei strukturelle Faktoren, die den Finanzierungsbedarf der gesetzlichen Krankenversicherung weiter erhöhen: Erstens führt die demografische Entwicklung zu einem steigenden Behandlungsbedarf. Eine ältere Bevölkerung benötigt tendenziell mehr medizinische Leistungen. Zweitens erweitert der medizinisch-technische Fortschritt laufend die diagnostischen und therapeutischen Möglichkeiten. Was medizinisch möglich ist, wird häufig auch Teil der Versorgungserwartung. Drittens steigen die Kosten hochqualifizierter medizinischer Dienstleistungen überproportional, weil sie personal- und zeitintensiv sind. Hinzu kommen Produktivitätsentwicklung und Geldentwertung.
Aus Sicht des Zi lässt sich dieser wachsende Bedarf mittel- und langfristig nicht angemessen finanzieren, wenn die gesetzliche Krankenversicherung im Wesentlichen aus beitragspflichtigen Arbeitseinkommen finanziert wird, deren Entwicklung hinter der gesamtwirtschaftlichen Dynamik zurückbleibt.
Droht eine Rationierung durch die Hintertür?
Die entscheidende Frage ist daher nicht nur, ob das Gesetz die Beitragssätze kurzfristig stabilisiert. Die entscheidende Frage ist, welchen Preis die Versorgung dafür zahlt.
Wenn Praxen und Krankenhäuser gemessen am realen Behandlungsbedarf immer engere Budgets erhalten, entsteht ein wachsender Rationierungsdruck. Dieser zeigt sich im Alltag nicht unbedingt durch offen ausgesprochene Leistungskürzungen, sondern durch längere Wartezeiten, weniger kurzfristige Termine, weniger offene Sprechstunden, weniger Personal und geringere Erreichbarkeit.
Das Zi bezeichnet das geplante Kürzungsgesetz deshalb als Einstieg in eine Wartelisten- und Rationierungsmedizin. Die gesetzlich Versicherten hätten zwar formal weiterhin Anspruch auf Versorgung nach dem Sozialgesetzbuch V. Praktisch würden diese Ansprüche aber weniger wert, wenn die Finanzierung nicht mehr mit dem tatsächlichen Versorgungsbedarf Schritt hält.
Fazit: Beitragssatzstabilität allein reicht nicht
Das Ziel stabiler Beitragssätze ist politisch verständlich. Die entscheidende Frage ist aber, ob Beitragssatzstabilität durch kurzfristige Kürzungen in der Versorgung erkauft wird.
Die Zi-Auswertung macht deutlich: Die geplanten Einsparungen würden nicht abstrakt „das System“ treffen, sondern konkret die wirtschaftliche Grundlage vieler Arzt- und Psychotherapeutenpraxen. Besonders betroffen wären Fachgruppen, die in den vergangenen Jahren zusätzliche Versorgungsaufgaben übernommen haben, etwa bei kurzfristiger Terminvergabe oder offenen Sprechstunden.
Für die ambulante Versorgung ist das ein Warnsignal. Wer kurzfristige Termine, wohnortnahe Versorgung und leistungsfähige Praxen erhalten will, muss auch die wirtschaftlichen Voraussetzungen dafür sichern. Andernfalls droht genau das, was politisch eigentlich vermieden werden soll: weniger Zugang, längere Wartezeiten und eine schleichende Rationierung medizinischer Leistungen.
Quellen:
- Zi, Pressemitteilung April 2026: Auswirkungen der geplanten Streichung kostenintensiver Sondervergütungen auf die vertragsärztliche und vertragspsychotherapeutische Vergütung.
- Bundesgesundheitsministerium: Kabinettsbeschluss zum GKV-Beitragssatzstabilisierungsgesetz vom 29. April 2026.
- Deutsches Ärzteblatt: Zusammenfassung der geplanten Regelungen und Einsparvolumina.

