Wie reagiert die Politik auf den Ärztemangel im ambulanten Bereich? Was sieht die Neue Bedarfsplanungsrichtlinie 2020 der Kassenärztlichen Vereinigungen vor? Welche Möglichkeiten der Berufsausübung haben Ärzte in Deutschland?
Die Humanmedizin beschäftigt sich mit der Vorbeugung, Erkennung und Behandlung von Verletzungen und Erkrankungen bei Menschen. Sie ist in zahlreiche Fachgebiete unterteilt, wie innere Medizin, Chirurgie, Augenheilkunde, Urologie oder Notfallmedizin. Die ambulante und stationäre medizinische Versorgung durch Allgemein- und Fachärzte ist massiv reguliert. Die Berufszulassung und -ausübung findet i.d.R. für den ambulanten und stationären Bereich statt.
Die ärztliche Ausbildung und der Zugang zum ärztlichen Beruf ist durch die Bundesärzteordnung (BÄO) und die aufgrund dieses Gesetzes erlassene Approbationsordnung (ÄAppO) detailliert geregelt. Hierin wird auch festgelegt, dass die ärztliche Tätigkeit kein Gewerbe ist, sondern freiberuflich durchgeführt wird.
Der Zugang zu einem Studium der Humanmedizin ist bundesweit zulassungsbeschränkt. Mit dem Vergabeverfahren für das Sommersemester 2020 treten auf Basis eines Gerichtsurteils vom 19.12.2017 nennenswerte Änderungen in Kraft, die im Folgenden zusammengefasst dargestellt werden:
- Über die Abiturbestnote werden 30% der Studienplätze vergeben. Hierfür werden 16 Landeslisten gebildet, damit nur Bewerber miteinander konkurrieren, die ihr Abitur im selben Bundesland erworben haben. Bei einem anschließenden Zusammenführen der Listen wird die Anzahl der Bewerber pro Bundesland nach der Bevölkerungszahl des jeweiligen Bundeslandes festgelegt. Die Reihung des Bundesliste spiegelt somit die Bevölkerungsverteilung der Bundesländer wider. Zuletzt wird für jedes Studienangebot, d.h. für jede Universität mit humanmedizinischer Fakultät eine spezifische Rangliste gebildet. Dabei werden nur die Abiturienten berücksichtigt, die sich für die jeweilige Universität beworben haben.
- Über eine zusätzliche Eignungsquote werden 10% der Studienplätze vergeben. Hierzu zählen fachspezifische Studieneignungstests (TMS), Gespräche oder andere mündliche Verfahren, abgeschlossene Berufsausbildungen und Berufstätigkeiten, besondere Vorbildungen, praktische Tätigkeiten, außerschulische Leistungen und Qualifikationen.
- Über das Auswahlverfahren der Hochschulen werden 60% der Studienplätze vergeben. Bei der Bewerberauswahl wird eine Mischung aus notenabhängigen und notenunabhängigen Kriterien herangezogen.
Die rückläufigen Zahlen an Fachärzten für Allgemeinmedizin und die zunehmende Verweigerung der jüngeren Ärzte sich als „Landarzt“ hausärztlich in ländlichen Regionen niederzulassen führte zu politischen Maßnahmen:
- Ausbau der medizinischen Fakultäten für Allgemeinmedizin
- Einführen einer Landarztquote. Dabei wird ein bestimmter Prozentsatz der Studienplätze für Bewerber reserviert, die sich verpflichten nach dem Studium für eine gewisse Zeit in einer Gegend mit Hausarztmangel zu arbeiten. Dafür werden die hohen Anforderungen an den Numerus Clausus gesenkt. Die Regelungen sind von Bundesland zu Bundesland etwas unterschiedlich. So bindet Nordrhein-Westfalen 7,8 Prozent der Studienplätze an die Verpflichtung, in Bayern sind dies 5,8 Prozent und Sachsen schaffte 100 zusätzliche Studienplätze für die Landärzte.
- Gleichzeitig werden von den Bundesländern Stipendienprogramme aufgelegt, wenn sich die Studierenden zu einer Niederlassung auf dem Land verpflichten
Um als niedergelassener Arzt bzw. als Ober- oder Chefarzt in einem Krankenhaus tätig werden zu können, ist ein Facharzt-Titel notwendig. Diese ärztliche Weiterbildung (Facharztausbildung) wird bezahlt und dauert je nach Fachgebiet zwischen fünf und sechs Jahren. Sie muss in einer, von der jeweils zuständigen Landesärztekammer zur Weiterbildung befugten Weiterbildungsstätte (z.B. Universitätszentrum, -klinik oder einer zugelassenen Einrichtung der ärztlichen Versorgung) stattfinden. Hierzu kann auch die Praxis eines niedergelassenen Arztes zählen. So erfolgt z.B. die fünfjährige Ausbildung zum Facharzt für Allgemeinmedizin im stationären (drei Jahre) und ambulanten Bereich (zwei Jahre). Nach einer abgeschlossenen mündlichen Prüfung wird von der jeweiligen Landesärztekammer ein Facharztdiplom ausgestellt.
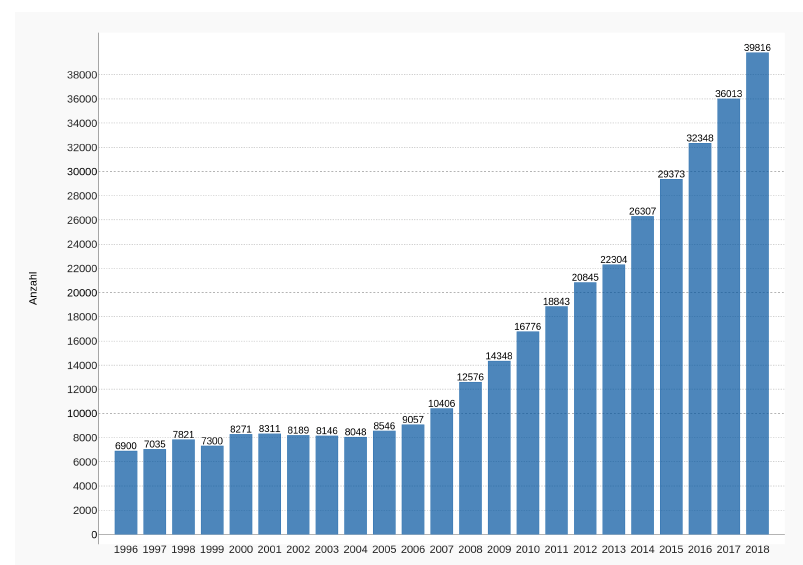
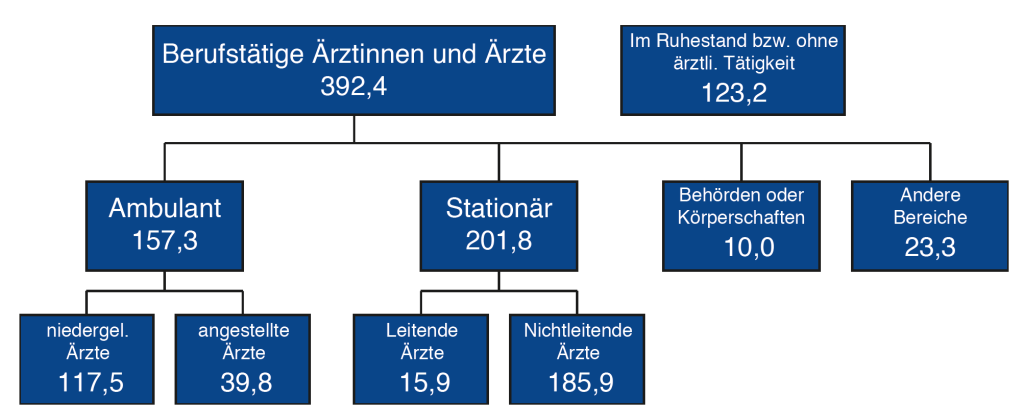
Die Möglichkeitender Berufsausübung von Ärzten sind recht vielfältig und reichen auch zunehmend in (innovative) Angebotsfelder des Zweiten Gesundheitsmarkts hinein (Stichwort: Ganzheitliche Gesundheit). Der oben bereits angesprochene Rückgang der Ärztezahlen (vgl. Abbildung 4.1) zeigt sich in vollem Ausmaß im Vergleich der Ärzte die 2015 (485.414) bzw. 2018 (392.402) bei der Bundesärztekammer gemeldet waren. In nur drei Jahren sank die Anzahl um 93.012 gemeldete Ärzte, d.h. um 19,2 Prozent. Die gemeldeten Ärzte arbeiteten mehrheitlich im stationären Bereich (201.800) bzw. ambulant (157.300).
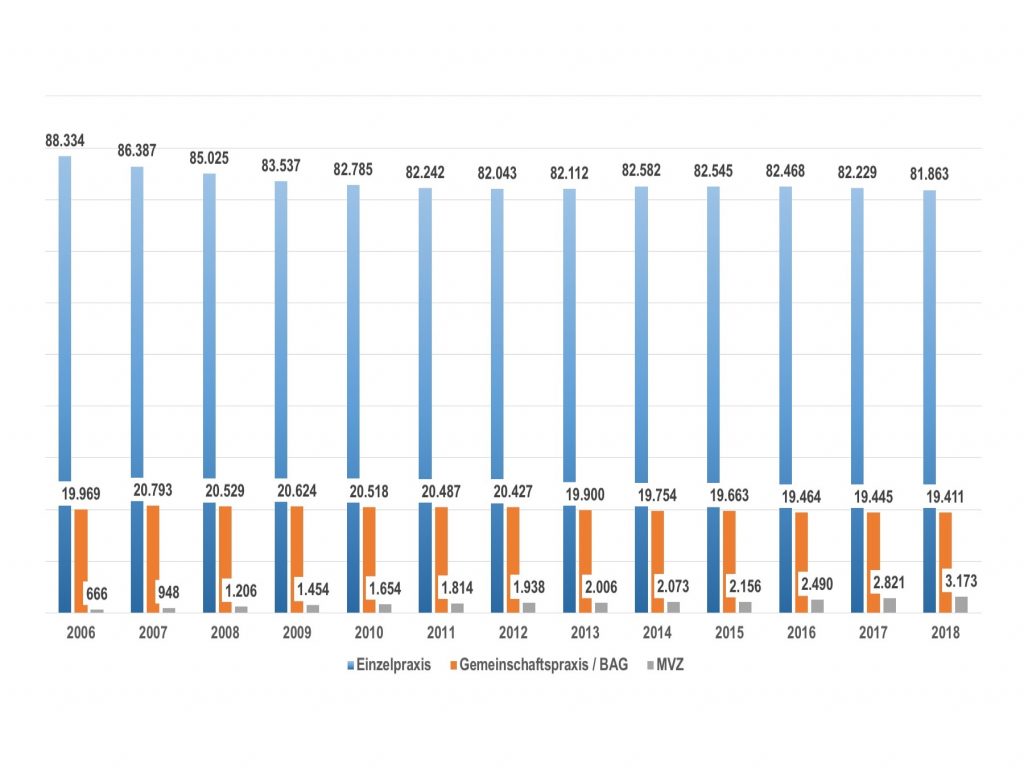
Für den gleichen Zeitraum nennt die Kassenärztliche Bundesvereinigung (KBV) zum 31. Dezember 2018 175.294 Vertragsärzte. Hier scheinen die ermächtigten Ärzte, d.h. im Krankenhaus angestellte Ärzte, die von der jeweiligen Kassenärztlichen Vereinigung (KV) auf Grund eines Versorgungsengpasses ermächtigt werden vertragsärztlich mit eigener Praxis tätig zu werden.
Folgende unternehmerischen Möglichkeiten der Niederlassung von Ärzten als Freiberufler führt die KBV an:
- Einzelpraxis mit wirtschaftlicher und organisatorischer Eigenständigkeit und voller Kostenverantwortung.
- Praxisgemeinschaften, hier nutzen niedergelassene Ärzte mit ihren jeweiligen Einzelpraxen Infrastruktur und Personal gemeinsam. Sie rechnen jedoch getrennt ab, haben einen getrennten Patientenstamm. Eine Zulassung durch die KBV ist nicht notwendig.
- Apparategemeinschaft, eine deutlich lockerere Art der Kooperation ist die punktuelle Zusammenarbeit mit anderen Ärzten, wie z.B. gemeinsame Praxis-EDV oder aufeinander abgestimmte Behandlungskonzepte.
- In einer Gemeinschaftspraxis als Berufsausübungsgemeinschaft (BAG) entweder an einem Ort oder überörtlich schließen sich mehrere Ärzte (fachgleich oder fachfremd, jedoch mit sich ergänzenden Fachrichtungen) zusammen. Sie rechnen gemeinsam ab, haben einen gemeinsamen Patientenstamm und nutzen gemeinsam Infrastruktur, Personal, Geräte usw. Hierfür ist eine Genehmigung des Zulassungsausschusses notwendig.
- Das Modell des Job-Sharing ist eine Gemeinschaftspraxis, deren Mitglieder jeweils eine beschränkte Zulassung erhalten. Dies minimiert das Einkommen, da Leistungsausweitungen eng begrenzt sind, ermöglicht aber eine flexiblere und geringere zeitliche Gestaltung der Arbeitszeit. Auch hier ist die Genehmigung einer beschränkten Zulassung erforderlich. Dieses Modell wird häufig zur Vorbereitung einer Praxisübergabe gewählt.
Die ambulante ärztliche Versorgung ist zusammen mit dem stationären Sektor das Gesicht des deutschen Gesundheitssystems. Durch den oben bereits angesprochenen Ärztemangel, neue Versorgungsformen und Player als Versorger sowie einen deutlichen Digitalisierungsschub hat sich dieser Markt in Teilen bereits deutlich verändert. Einerseits stark reglementiert und wirtschaftlich abgesichert, entwickeln eine unüberschaubare Vielfalt der Ärzte Initiativen sich verstärkt im Selbstzahlerbereich zu etablieren. Für zahlreiche Gesundheitsanbieter aus anderen Bereichen bilden sie damit eine teilweise ernsthafte Konkurrenz.
Planungsregularien
Das wichtigste Instrument zur Steuerung der ambulanten medizinischen Versorgung ist die kassenärztliche Bedarfsplanung. Diese legt seit 1977 fest, wie viele Kassen- bzw. Vertragsärzte je Arztgruppe auf wie viele Einwohner kommen dürfen. „Nach den damaligen Bedarfsplanungs-Richtlinien wurde zum jeweiligen Stichtag die Zahl der Einwohner […] durch die Zahl der Vertragsärzte dividiert und so die Verhältniszahl, folglich die auf das ganze Bundesgebiet bezogene durchschnittliche Einwohnerzahl je Arztgruppe, ermittelt. Die Verhältniszahlen spiegelten lediglich die durchschnittliche Versorgungsdichte im Bundesgebiet wider – unabhängig davon, ob in einer Fachgruppe zu wenig oder zu viele Ärzte vorhanden waren. Es handelte sich also weniger um die Planung eines ‚Bedarfs’ als vielmehr um die Verteilung der Ärzte.“
Seit 1977 gab es zahlreiche Anpassungen der Bedarfsplanung. Bei diesen standen jeweils unterschiedliche Schwerpunkte im Fokus. So sollte z.B. das 1993 erlassene Gesetz zur Sicherung und Strukturverbesserung der GKV (GSG) durch die Festlegung eines Soll-Verhältnisses Anzahl Einwohner pro Arzt die Niederlassung von Ärzten in bereits gut oder sogar überversorgten Regionen verhindern.

Mit der Einführung von vier unterschiedlichen Versorgungsebenen legte das GKV-Versorgungs-strukturgesetz (GKV-VstG) die Grundlage für die Struktur der heutigen Bedarfsplanung. Durch die Einteilung der Arztgruppen in vier Versorgungsebenen nach ihrem jeweiligen Spezialisierungsgrad, kam es zu unterschiedlich großen Planungsbereichen:
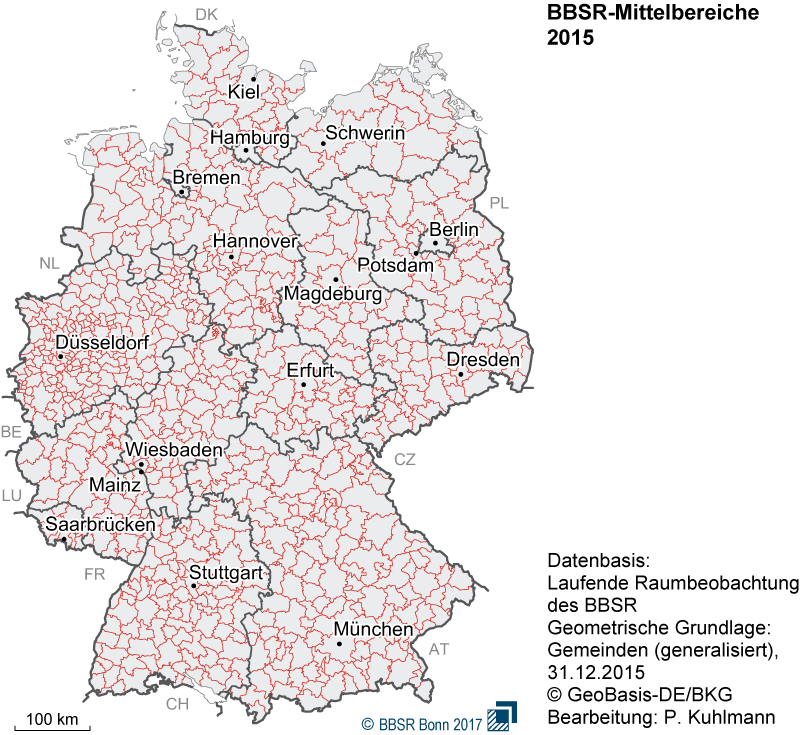
- Hausärztliche Versorgung: Die Begriffe Hausarzt, Allgemeinarzt und praktischer Arzt werden im Sprachgebrauch oftmals parallel verwendet. Dabei war der „Praktische Arzt“ eine Berufsbezeichnung für niedergelassene Ärzte ohne fachärztliche Weiterbildung, die seit der Weiterbildungsordnung von 1992 nicht mehr vergeben wird. Ärzte, die bereits zuvor als Praktischer Arzt niedergelassen waren, dürfen diese Bezeichnung weiterführen. Zudem gibt es noch etliche weitere – hier jedoch unerhebliche – Bedingungen, nach denen das Führen dieser Bezeichnung weiter erlaubt ist. Aktuell ist für die Niederlassung als Vertragsarzt im hausärztlichen Bereich eine Facharztausbildung der Allgemeinmedizin Voraussetzung, daher auch der übliche Begriff Allgemeinarzt. Hintergrund für die Änderung der Regularien war auch die Erleichterung der Freizügigkeit für Ärzte im europäischen Raum durch vergleichbare Diplome und Ausbildungen. Hausärzte werden wohn-ortnah und flächendeckend in sogenannten Mittelbereichen geplant. Die bundesweit durch das Bundesamt für Bauwesen und Raumordnung vorgegebenen Mittelbereiche wurden und werden durch die KVen bei Bedarf angepasst. Diese Definition geht zurück auf das Bundesinstitut für Bau-, Stadt- und Raumforschung, das Mittelbereiche für die Sicherstellung gleichwertiger Lebensbedingungen heranzieht.
Allgemeine fachärztliche Versorgung: Unter der Arztgruppe „allgemeine fachärztliche Versorgung“ werden Augenärzte, Frauenärzte, Chirurgen / Orthopäden, Psychotherapeuten, Kinderärzte, Hautärzte, HNO-Ärzte, Nervenärzte und Urologen zusammengefasst. Die Bedarfsplanung dieser Arztgruppe erfolgt auf Grundlage der 295 Landkreise und der 107 kreisfreien Städte. Hierbei wird davon ausgegangen, dass für die allgemeine fachärztliche Betreuung eine geringere räumliche Nähe erforderlich ist als für die hausärztliche Betreuung.

Spezialisierte und gesonderte fachärztliche Versorgung: In der Arztgruppe der spezialisierten fachärztlichen Versorgung sind Anästhesisten, fachärztliche Internisten, Kinder- und Jugendpsychiater und Radiologen zusammengefasst. Für die spezialisierte fachärztliche Versorgung mit ihren vielen Subspezialisierungen, einer geringen Anzahl oder hoher Planbarkeit der Eingriffe bestehen bundesweit 97 Planungsregionen. Die Arztgruppe der gesonderten fachärztlichen Versorgung mit Humangenetikern, Laborärzten, Neurochirurgen, Nuklearmedizinern, Pathologen, Physikalischen und Rehabilitationsmedizinern, Strahlentherapeuten und Transfusionsmedizinern sind häufig ohne Patientenkontakt tätig, weshalb ihre Planung in den großräumigen 17 KV-Regionen erfolgt.
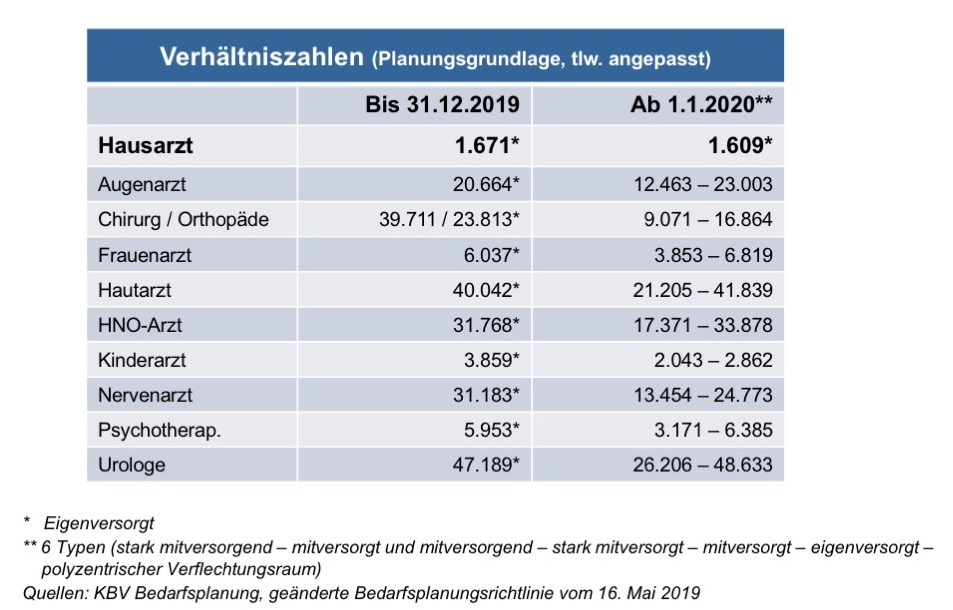
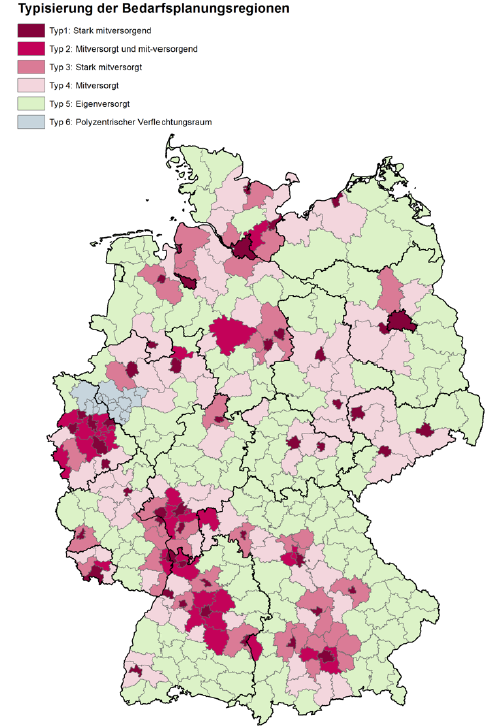
Innerhalb der oben dargestellten Planungsregionen gelten für die vier Facharztgruppen jeweils unterschiedliche Verhältniszahlen. Diese wurden mit der neuen Bedarfsplanungsrichtlinie (NBL) zum 1.1.2020 durch die KVen umgesetzt. Sie nahm in die Berechnung der Verhältniszahlen z.B. auch die Morbidität entsprechend hinzu. Hierdurch änderten sich nicht nur die bundesweit geltenden allgemeinen Verhältniszahlen, sondern es wurden auch die regionalen Typen mit sechs Kreistypen deutlicher als bisher (bisher fünf) in die angepassten Verhältniszahlen einbezogen.
Sofortige Effekte der NBL entstanden z.B. im hausärztlichen Bereich. Die bundesweit für einen Hausarzt bis Ende 2019 geltende allgemeine Verhältniszahl von 1.671 Einwohnern pro Allgemeinmediziner liegt ab dem 1.1.2020 bei 1.609 Einwohner. Es kamen also etliche neue Arztsitze hinzu. Gleiches trifft auch auf die Arztgruppe der Kinder- und Jugendmediziner zu.
Der obige Beitrag wurde dem neu erschienenem Handbuch ‚Der Deutsche Gesundheitsmarkt‘ (ISBN 978-3-947782-03-1) entnommen. Dieses ist bis einschl. 30. Juni 2020 zum Subskriptionspreis (99,00 Euro inkl. MwSt. als digitaler Download, Gebundene Ausgabe: 189,00 Euro inkl. MwSt.) erhältlich (https://www.dostal-partner.de/publikationen/).
Interessierten Akteuren aus dem Gesundheitsmarkt steht unter https://www.dostal-partner.de/Handbuch_2020_Auszug eine Leseprobe (S.108-123) zur Verfügung.

