
Ellwangens Oberbürgermeister über kommunale Lösungsansätze hinsichtlich des Landarztmangels – Interview
6. Oktober 2019
Die Telemedizin soll Landarztpraxen in Zukunft entlasten
3. November 2019Bayerns Gesundheitsministerin Melanie Huml zeigte sich zum Start des Bayerischen Ärztetages in München zuversichtlich, dass künftig noch mehr Nachwuchsmediziner für den ländlichen Raum gewonnen werden. Huml verwies am Freitag in einer Pressemitteilung zum Start des 78. Bayerischen Ärztetags in München auf die neue Landarztquote.
Die Ministerin erläuterte: „Mit der Landarztquote bieten wir mehr jungen Menschen, die an einer hausärztlichen Tätigkeit im ländlichen Raum interessiert sind, die Möglichkeit eines Medizinstudiums. Im Gegenzug verpflichten sie sich, nach der Weiterbildung für einen Zeitraum von zehn Jahren als Hausarzt in Regionen zu arbeiten, die unterversorgt oder von Unterversorgung bedroht sind. Konkret gilt die Landarztquote für bis zu 5,8 Prozent aller Medizinstudienplätze, die an bayerischen Fakultäten pro Wintersemester zur Verfügung stehen.“
Huml unterstrich: „Ich freue mich, dass die Bayerische Landesärztekammer die Einführung der Landarztquote unterstützt. Das ist keineswegs selbstverständlich.“ Die Landarztquote soll erstmals zum Wintersemester 2020/2021 gelten. Darüber hinaus sieht der vom Bayerischen Ministerrat am 3. September beschlossene Gesetzentwurf ein zweigliedriges Auswahlverfahren für die Bewerber vor.
Zunächst werden die Ergebnisse von fachspezifischen Studieneignungstests bewertet, das Vorliegen einer Berufsausbildung in einem Gesundheitsberuf überprüft sowie die Dauer der bisherigen Tätigkeit in diesem Beruf und die Art und Dauer einer geeigneten ehrenamtlichen Tätigkeit evaluiert.
Darauf aufbauend finden strukturierte und standardisierte Auswahlgespräche statt. An den Gesprächen nehmen diejenigen Bewerberinnen und Bewerber teil, die sich in der ersten Stufe des Auswahlverfahrens qualifiziert haben. Die Höhe der konkreten Vorabquote orientiert sich dabei aus verfassungsrechtlichen Gründen am prognostizierten Bedarf. Dieses Auswahlverfahren tritt somit in Bezug auf die Studienplätze, welche unter die Landartquote fallen, an die Stelle des bisherigen numerus clausus. Das Bayerische Landarztgesetz soll zum 1. Januar 2020 in Kraft treten.
Bayern setzt bei der Bewältigung des Ärztemangels auf einen Maßnahmen-Mix
Bayern Gesundheitsministerin fügte hinzu: „Bayern hat die ersten Weichen für die Gewinnung von Ärztenachwuchs bereits frühzeitig gestellt und als eines der ersten Bundesländer ein eigenes Programm aufgelegt: das Förderprogramm zum Erhalt und zur Verbesserung der ärztlichen Versorgung im ländlichen Raum. Im Doppelhaushalt sind dafür rund 15,3 Millionen Euro vorgesehen. Damit wird unter anderem die Niederlassung von Hausärzten und bestimmten Facharztgruppen sowie Psychotherapeuten mit bis zu 60.000 Euro gefördert. Dieses Programm ist sehr erfolgreich: So konnten bisher 555 Niederlassungen und Filialbildungen unterstützt werden, darunter 446 Hausärztinnen und Hausärzte.“
Die Ministerin fügte hinzu: „Mit einem Stipendienprogramm wurden außerdem bislang 230 Medizinstudierende unterstützt, die sich verpflichtet haben, nach dem Studium ihre fachärztliche Weiterbildung im ländlichen Raum zu absolvieren und anschließend mindestens fünf Jahre dort tätig zu sein. Sie erhalten ein Stipendium in Höhe von 600 Euro pro Monat für maximal vier Jahre.“ Darüber hinaus fördert das bayerische Gesundheitsministerium mit bis zu 500.000 Euro 15 innovative medizinische Versorgungskonzepte (IMV).
Huml betonte: „Bayern hat zudem mit 350 neuen Medizinstudienplätzen bundesweit eine Vorreiterrolle übernommen. 250 zusätzliche Medizinstudienplätze für Studienanfänger jährlich werden an der Universität Augsburg geschaffen [Anm: gestartet wurde im laufenden Semester mit 84 Studenten]. Hinzu kommen 100 neue Medizin-Studienplätze für Studienanfänger jährlich am Medizincampus Oberfranken in Bayreuth.“ Angesichts von rund 10.000 fehlenden Allgemeinmedizinern in der ambulanten Versorgung bis 2030 nur ein „Tropfen auf dem heißen Stein“, zumal die Studierenden erst nach 2030 als voll ausgebildete Ärzte zur Verfügung stehen werden.
Bundesweiter Vorreiter ist Bayern auch mit dem kürzlich veröffentlichten Gutachten mit dem Titel „Kommunen als Träger Medizinischer Versorgungszentren“. Das Gutachten wurde Anfang 2018 vom Bayerischen Staatsministerium für Gesundheit und Pflege bei zwei Regensburger Hochschulprofessoren in Auftrag gegeben. Das auf 85 Seiten verkürzte Gutachten ist nunmehr unter „Meine Themen“ – „Für Kommunen“ aufrufbar unter: www.stmgp.bayern.de
Kommunen als Träger Medizinischer Versorgungszentren
Seit 2015 besteht durch den Gesetzgeber die ausdrückliche Möglichkeit für Kommunen eigene, sogenannte kommunale Medizinische Versorgungszentren (kMVZ) zu gründen und zu betreiben (§ 95 Abs. 1a SGB V). Hier setzt das 2018 von den beiden namhaften Regensburger Universitätsprofessoren Prof. Dr. Thorsten Kingreen (Lehrstuhl für Öffentliches Recht und Gesundheitsrecht) und Prof. Dr. Jürgen Kühling (Lehrstuhl für Öffentliches Recht, Immoblienrecht, Infrastrukturrecht und Informationsrecht) erstellte Gutachten an.
Als Einstieg wählen die beiden Experten die seit Jahren zu erkennende Kommunalisierung der Gesundheit. In Form eines „back to the basics“ verweisen sie auf das Grundgesetz: Demnach verpflichtet das Sozialstaatsprinzip (Art. 20 Abs. 1 GG) Bund, Länder und Kommunen, im Rahmen ihrer jeweiligen Zuständigkeiten eine funktions- und leistungsfähige Gesundheitsinfrastruktur zu gewährleisten. Letztere müssen daher auch eine erreichbare, d.h. wohnortnahe Versorgung mit ärztlichen Leistungen sicherstellen. Auch ist eine (kommunale) Antwort auf überdurchschnittlich älter werdende Bürger sowie Mediziner im ländlichen Raum notwendig (Bericht der Enquete-Kommission „Gleichwertige Lebensverhältnisse in ganz Bayern“, 30.1.2018). Zudem sieht der Sachverständigenrat zur Begutachtung der Entwicklung im Gesundheitswesen die kommunale Verankerung der Gesundheitsinfrastrukturverantwortung als einen wichtigen Baustein zur Stärkung der ärztlichen Versorgung im ländlichen Raum an.
Zusätzlich erfordern die „hausgemachten Probleme“ des dualen Krankenversicherungssystems, so die beiden Professoren, „das aufgrund unterschiedlicher Vergütungen, Anreize zur Niederlassung in wohlhabenden urbanen und damit tendenziell eher überversorgten Regionen setzt, in den denen viele Privatversicherte leben“, eine Antwort. Auch der 7. Altenbericht des Bundesministeriums für Familie, Senioren, Frauen und Jugend vom November 2016 fordert eine „verörtlichte Sozialpolitik“ in den Bereichen, die bislang durch die Sozialversicherung dominiert werden, insbesondere auch im Gesundheitswesen.
Der Bund ist nach Art. 74 Abs. 1 Nr. 12 GG für das Vertragsarztrecht zuständig. Damit fällt namentlich das gesamte vertragsärztliche Zulassungsrecht in den §§ 95ff. SGB V, also auch das Zulassungsrecht der Medizinischen Versorgungszentren (MVZ), umfassend unter Art. 74 Abs. 1 Nr. 12 GG: „Von dieser Kompetenz hat der Bund auch abschließend Gebrauch gemacht, sodass nach Art. 72 Abs. 1 GG insoweit kein Rahmen für landesrechtliche Regelungen verbleibt“, so die Experten unmissverständlich. Der eigens 2015 eingefügte § 95 Abs. 1a Satz 1 SGB V ermöglicht den Kommunen unbestreitbar solche kommunale Medizinische Versorgungszentren zu errichten. (Lesen Sie auch: Kommunale Möglichkeiten zur Lösung des Ärztemangels auf dem Land)
Junge Ärzte möchten in Teilzeit arbeiten
„Angestellte Ärzte arbeiten deutlich weniger als niedergelassene und viele junge Mediziner wollen überhaupt keine eigene Praxis führen. Das könnte zum Problem werden“, so die ernüchternde Zusammenfassung in einem Artikel der Frankfurter Allgemeinen Zeitung vom Sommer diesen Jahres.
An dem „Praxispanel“ des Zentralinstituts für die kassenärztliche Versorgung (ZI) beteiligten sich 5,5 Prozent der knapp 100.000 deutschen Kassenarztpraxen. Niedergelassene Ärzte und Psychotherapeuten arbeiteten laut der Erhebung im Jahr 2016 im Durchschnitt 48 Wochenstunden. Angestellte Ärzte arbeiteten deutlich weniger, im Schnitt rund 23 Wochenstunden. Etwa die Hälfte aller Angestellten hat dem ZI zufolge Arbeitsverträge von bis zu 20 Wochenstunden. Der Vorstandsvorsitzende der Kassenärztlichen Bundesvereinigung, Andreas Gassen, sagte, immer weniger junge Ärzte seien bereit, sich selbständig niederzulassen anstatt eine Anstellung zu suchen. „Je mehr Teilzeitmodelle zur Regel werden, umso stärker nimmt die zur ambulanten medizinischen Versorgung verfügbare ärztliche Arbeitszeit ab“, sagte Gassen.
Nur 4,7% der Medizinstudenten möchten in eine Einzelpraxis
Im Rahmen der 3. Befragungswelle des „Berufsmonitorings Medizinstudierende“ gaben 95 Prozent der im Juni 2018 online befragten 13.900 Medizinstudierenden die Vereinbarkeit von Familie und Beruf als entscheidenden Faktor für die Wahl ihres späteren Arbeitsplatzes an. Der Wunsch nach geregelten und gleichzeitig flexiblen Arbeitszeiten spielt bei den Medizinstudenten ebenfalls eine große Rolle (82 und 81 Prozent).
Durchgeführt wird das „Berufsmonitoring Medizinstudierende“ seit 2010 alle vier Jahre durch die Universität Trier im Auftrag der Kassenärztlichen Bundesvereinigung (KBV) und in Kooperation mit dem Medizinischen Fakultätentag (MFT) und der Bundesvertretung der Medizinstudierenden in Deutschland (bvmd). „Das Berufsmonitoring hat sich als viel beachteter Standard zur Dauerbeobachtung der Wünsche, Bewertungen und Erwartungen des ärztlichen Nachwuchses etabliert“, erläuterte Rüdiger Jacob, Akademischer Direktor im Fach Soziologie der Universität Trier, in Berlin.
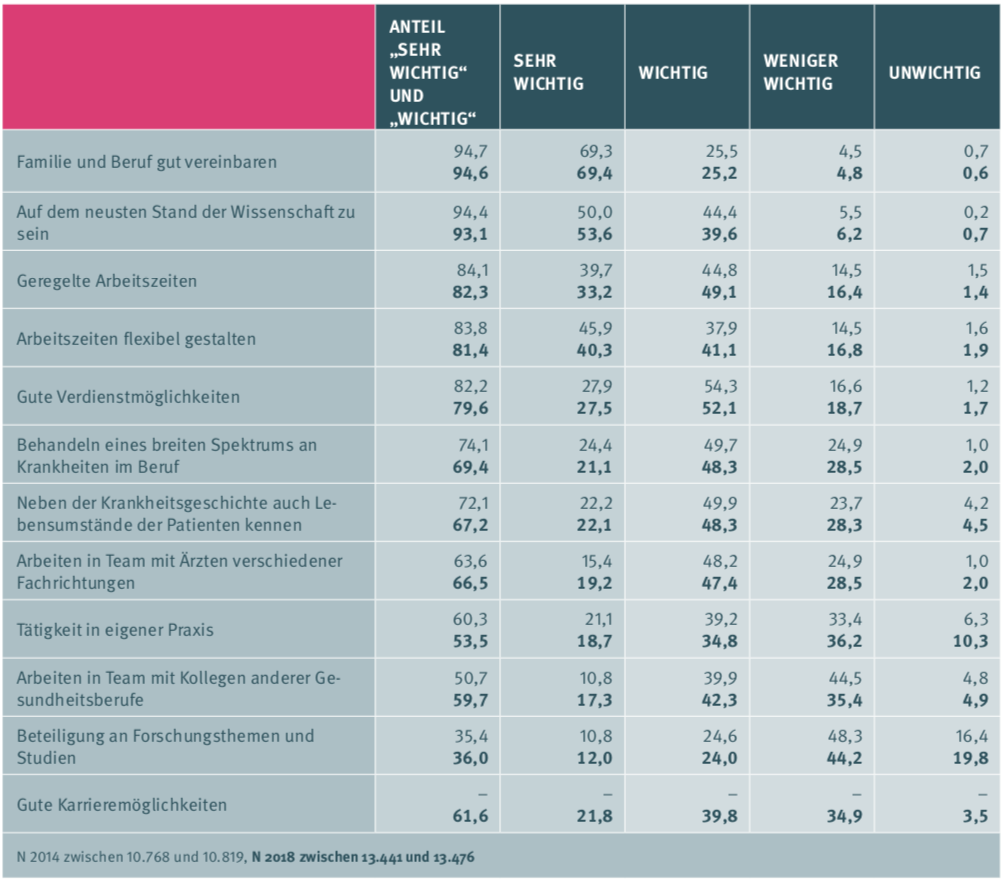
Quelle: KBV, Berlin 2019
Bezüglich der Option, künftig im ambulanten Bereich tätig zu werden, konnte Jacob einige Veränderungen zu den Vorjahren feststellen: So gaben 2018 lediglich 53,5 Prozent der Studierenden an, gern in eigener Praxis tätig zu werden. Vor vier Jahren konnten sich das noch gut 60 Prozent vorstellen. Eine Anstellung im ambulanten Sektor sei dagegen jetzt für 70,7 Prozent der Befragten eine Option (2014 nur für 65,4 Prozent), erläuterte der Wissenschaftler. Der Trend geht somit weiterhin eindeutig in richtig Teil- und Vollzeitmodelle im ärztlich-ambulanten Sektor.
Wenn Medizinstudenten über eine selbstständige Tätigkeit im ambulanten Bereich, d.h. eine Niederlassung als Hausarzt o.ä., nachdenken würden, sei vor allem die Einzelpraxis ein Auslaufmodell. Nur 4,7 Prozent würden sich derzeit dafür entscheiden. Der Trend gehe eher zur Gemeinschaftspraxis (50,6 Prozent) und zur Teamarbeit mit anderen Ärzten (66,6 Prozent).
„Wir haben es mit einer selbstbewussten Generation zu tun, die weiß, was sie möchte und die freie Wahl hat, wo und wie sie arbeiten will“, sagte Andreas Gassen, Vorstandsvorsitzender der Kassenärztlichen Bundesvereinigung (KBV), bei der heutigen Präsentation der Ergebnisse.
Fazit – Die Landarztquote allein wird es nicht richten
Die bundesweiten Landarztquoten werden ein Lösungsbaustein bei der Bewältigung des Landarztmangels bzw. Hausärztemangels darstellen. Bis zum Jahr 2030 werden nach heutiger Erkenntnis und basierend auf dem heutigen Arbeitspensum von niedergelassenen Allgemeinmedizinern, rund 10.000 Hausärzte in der Versorgung fehlen. Geht, dem Trend folgend, der Anteil angestellter Ärzte in Teilzeit nach oben, erhöht sich die fehlende Lücke an Allgemeinmedizinern in der Versorgung nochmals. (Lesen Sie auch: Landarztmangel – immer mehr Apotheken müssen schließen)
Die aktuelle bayerische Landarztquote beträgt 5,8 Prozent. Dies entspricht in etwa dem Anteil an Medizinstudenten, die sich bislang eh für eine Tätigkeit als Landarzt entschieden hätten. Um ein Mehr an ausgebildeten Medizinern in ländlichen Regionen zu generieren, müsste die Landarztquote demnach auf 10-20 Prozent ausgeweitet werden.
Zeitgleich zur Landarztquote müssen strukturelle Änderungen hinsichtlich der Praxisart unterstützt werden. Rund 90 Prozent aller Landarztpraxen sind Einzelpraxen. Bei einer Präferenz unter Medizinstudenten von nur 4,7 Prozent ein deutliches Problem. Hier klaffen Angebot und Nachfrage deutlich auseinander. Es gilt größere Praxiseinheiten zu schaffen, welche ein Angestelltsein von jungen Ärzten ermöglichen. Diese bereits stattfindende Transformation in der ärztlich-ambulanten Versorgung wird durch das oben erwähnte Gutachten weiter forciert. An dieser Stelle sei jedoch erwähnt, dass ein kommunales Medizinisches Versorgungszentrum nur die ultima ratio darstellt, sollte das übrige (ärztliche) Marktgeschehen keinen Lösungsbeitrag leisten.
Hier geht es zur Studie: Lösung des Ärztemangels: Zahlen, Daten & Fakten. Eine Grundlagendarstellung.

